Corona-Ethik – Wer darf weiterleben?
von , veröffentlicht am 26.03.2020Ethische Fragen über Leben und Tod müssen gerade die Ärzte in Italien treffen. Schon lange reichen die Kapazitäten nicht mehr für den Ansturm der Corona-Patienten aus. Ärzte sind gezwungen nach der Triage zu entscheiden. Die Triage ist ein Auswahlverfahren, das sich -bei knappsten Ressourcen im Krieg entwickelt- an den Überlebenschancen der Patienten orientiert. Die rechtliche Situation für Ärzte und Patienten ist unklar.
Sollten die Intensivbetten auch in Deutschland nicht mehr für alle Infizierten reichen, könnte eine Entscheidungshilfe der Medizinischen Fachgesellschaften zukünftig bei der Abwägung helfen. Am Mittwoch, den 25.03.2020, haben 7 Fachgesellschaften eine Handreichung verfasst mit dem Titel „Entscheidungen über die Zuteilung von Ressourcen in der Notfall und der Intensivmedizin im Kontext der COVID-19-Pandemie“.
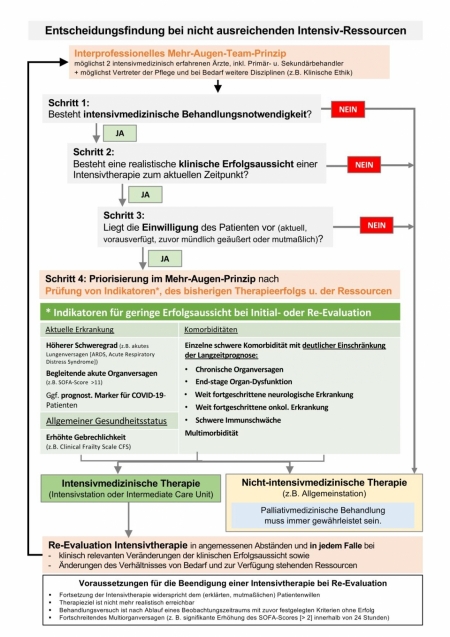
Auch hier heißt es „Wenn nicht mehr alle kritisch erkrankten Patienten auf die Intensivstation aufgenommen werden können, muss analog der Triage in der Katastrophenmedizin über die Verteilung der begrenzt verfügbaren Ressourcen entschieden werden.“ Grundlage ist die medizinische Diagnose und der Patientenwille für die Weiterbehandlung. Eine Intensivtherapie sei dann nicht angezeigt, wenn der Sterbeprozess unaufhaltsam begonnen habe, wenn die Therapie aussichtlos sei oder wenn das Überleben nur bei dauerhaftem Aufenthalt auf der Intensivstation gesichert werden könne.
Wer behandelt wird und wer nicht soll sich allein an der klinischen Erfolgsaussicht orientieren. Dabei müssen die Ärzte sowohl entscheiden, bei welchen Patienten intensivmedizinische Maßnahmen begonnen werden als auch welche der bereits eingeleiteten Maßnahmen beendet werden müssen. Die Auswahl erfolgt im sogenannten "Mehraugenprinzip", also unter Beteiligung von zwei Ärzten, einem Angehörigen des Pflegepersonals und wenn möglich anderen Fachvertretern.
Vorrangig werden danach die Patienten behandelt, die eine höhere Überlebenswahrscheinlichkeit oder eine bessere Gesamtprognose haben. Wichtig sei dabei, dass die Auswahl zwischen allen Patienten, die in der Intensivbehandlung sind, stattfindet. Eine Auswahl innerhalb der Covid-19-Erkrankten soll es nicht geben. Genauso wenig sei zulässig, die Patienten aufgrund ihres Alters oder wegen sozialer Kriterien nicht zu behandeln. Sollte die Entscheidung gegen eine Intensivmedizinische Therapie fallen, muss immer eine palliativmedizinische Behandlung gewährleistet sein.
Diese Empfehlung wird von dem Hinweis flankiert, „aus verfassungsrechtlichen Gründen dürfen Menschenleben nicht gegen Menschenleben abgewogen werden“. Das mag eine Referenz auf das Urteil des BVerfG vom 15.02.2006 – 1 BVR 357/05 sein. Eine juristische Einordnung können und sollen die Fachgesellschaften und Verfasser der Handreichung nicht geben. Daher besteht die Möglichkeit diese Ethikfragen auch auf der Seite der Akademie für Ethik in der Medizin (AEM) im Online-Forum „Ethikberatung und COVID-19-Pandemie“ unter: https://forum.aem-online.de/ zu diskutieren. 6 ethische Empfehlungen gibt auch das „New England Journal of Medicine“. https://www.nejm.org/doi/full/10.1056/NEJMsb2005114 in einer aktuellen Ausgabe vom 23.03.2020.
Eine graphische Darstellung der Entscheidungsabläufe, zusammengestellt durch die Deutsche Interdisziplinäre Vereinigung für Intensiv- und Notfallmedizin, ist als Abb. beigefügt.
Hinweise zur bestehenden Moderationspraxis
Kommentar schreiben







4 Kommentare
Kommentare als Feed abonnierenEntfaltet diese "Handreichung" irgendeine (z. B. zivil- oder straf-)rechtliche Verbindlichkeit? Muss/soll/sollte man sich daran halten, wenn man nicht zivilrechtlich haften oder strafrechtlich verurteilt werden will? Oder bleibt es dabei, dass alle Handlungspflichten grundsätzlich gleichwertig sind und man kein Leben gegen ein anderes abwägen kann und darf?
Das oben abgebildete Entscheidungs-Schemata verstehe ich nicht ganz.
Für eine intensivmedizinische Behandlung braucht es nach meinem Kenntnisstand bisher normalerweise keine Einwilligung.
Nur ein Abruch oder Verzicht einer intensivmediziischen Behandlung bedarf einer Einwilligung des Patienten, zum Beispiel in einer Patientenverfügung.
Soll man ab sofort Patientenverfügungen auch dann schreiben, wenn man bei einer lebensgefährlichen Erkrankung lediglich ganz normal intensivmedizinisch behandelt werden will?
Muss man als Patient nun seinen Wunsch zu Leben dokumentieren?
Bisher nahm man den Wunsch zu Leben als selbstverständlich bzw. als Normalfall und Regelfall an, und man dokumentierte bisher nur Umstände und Bedingungen, in denen man auf intensivmedizinische Maßnahmen verzichten wollte.
Gab es nun eine völlige Kehrtwende?
Oder ist das obige Schaubild einfach bloß mißverständlich gestaltet worden?
Hans-Jürgen Papier, der frühere Präsident des Bundesverfassungsgerichts beurteilt die "Handreichung" in einem Interview mit der SZ vpm 3.4.2020 sehr kritisch:
Entschuldigung! Es war die SZ vom 2.4.2020.